用于治疗睡眠呼吸暂停的方法和组合物
1.优先权要求
2.本技术要求2019年2月8日提交的美国临时专利申请序列号62/803,223的权益。上述申请的全部内容通过参考并入本文。
3.联邦赞助的研究或开发
4.本发明在由美国国立卫生研究院(national institutes of health)授予的批准号hl102321和hl095491下由政府资助完成。政府拥有本发明的某些权利。
技术领域
5.本发明至少部分地基于如下发现:用于在受试者处于非完全意识状态时治疗例如打鼾和睡眠呼吸暂停等与咽部气道塌陷(pharyngeal airway collapse)相关的病况的方法和组合物,包括给予去甲肾上腺素再摄取抑制剂(nri)和非肌肉松弛催眠药或者5
‑
ht2a反向激动剂或拮抗剂。
背景技术:
6.阻塞性睡眠呼吸暂停(osa)是在睡眠期间由咽部气道的塌陷引起的常见病症(young等人,am j respir crit care med 2002;165:1217
‑
39)。osa可以具有严重的健康后果。
技术实现要素:
7.本公开基于例如在osa患者中给予去甲肾上腺素能药物和非肌肉松弛催眠药物以增加睡眠的人的咽部肌肉活动性并且降低打鼾和睡眠呼吸暂停的严重程度。
8.因此,本文提供用于在受试者处于非完全意识状态时治疗患有与咽部气道塌陷相关的病况的受试者的方法。该方法包括向有需要的受试者给予有效量的(i)去甲肾上腺素再摄取抑制剂(nri)和(ii)非肌肉松弛催眠药和/或5
‑
ht2a反向激动剂或拮抗剂。
9.在一些实施方案中,nri是去甲肾上腺素选择性再摄取抑制剂(nsri),例如,选自由以下组成的组中的nsri:氨甲达林(amedalin)、托莫西汀(atomoxetine)、cp
‑
39,332、达来达林(daledalin)、依地西汀(edivoxetine)、噁泼西汀(esreboxetine)、氯他拉明(lortalamine)、尼索西汀(nisoxetine)、瑞波西汀(reboxetine)、他洛普仑(talopram)、他舒普仑(talsupram)、坦达明(tandamine)和维洛沙秦(viloxazine)。
10.在一些实施方案中,nri是去甲肾上腺素非选择性再摄取抑制剂(nnri),例如,选自由以下组成的组中的nnri:阿米替林(amitriptiline)、阿莫沙平(amoxapine)、安非他酮(bupropion)、西拉吲哚(ciclazindol)、地西帕明(desipramine)、去甲文拉法辛(desvenlafaxine)、右哌醋甲酯(dexmethilphenidate)、安非拉酮(diethylpropion)、多虑平(doxepin)、度洛西汀(duloxetine)、丙咪嗪、左旋米那普仑(levomilnacipran)、马尼法辛(manifaxine)、马普替林(maprotiline)、哌醋甲酯(methylphenidate)、米那普仑(milnacipran)、奈法唑酮、去甲替林(nortriptyline)、苯二甲吗啉(phendimetrazine)、苯
甲吗啉(phenmetrazine)、普罗替林(protryptyline)、雷达法辛(radafaxine)、他喷他多(tapentadol)、替尼沙秦(teniloxazine)和文拉法辛。
11.在一些实施方案中,nri选自由托莫西汀和瑞波西汀组成的组。
12.在一些实施方案中,nri为托莫西汀,并且在特定的实施方案中,托莫西汀的剂量为20
‑
100mg,例如,25
‑
75mg。
13.在一些实施方案中,非肌肉松弛催眠药为苯二氮类催眠药,例如替马西泮、溴替唑仑(brotizolam)、氟西泮、硝西泮或三唑仑;或者非苯二氮类催眠药,例如环吡咯酮类催眠药,例如唑吡坦、佐匹克隆或右佐匹克隆、佐匹克隆的立体异构体;加巴喷丁;曲唑酮;苯海拉明;苏沃雷生(suvorexant);他司美琼(tasimelteon);雷美替胺(ramelteon);阿戈美拉汀;多虑平;扎来普隆;多西拉敏;羟丁酸钠;或噻加宾。
14.在一些实施方案中,5
‑
ht2a反向激动剂为ac
‑
90179、酮色林、奈洛坦色林(nelotanserin)、依利色林(eplivanserin)、匹莫范色林(pimavanserin)或氟利色林(volinanserin);或者5
‑
ht2a拮抗剂为曲唑酮、米氮平、酮色林、氯氮平、奥氮平、喹硫平、利培酮、伊潘立酮(iloperidone)、哌罗匹隆(perospirone)、阿塞那平、奈法唑酮(nefazodone)、mdl
‑
100,907、赛庚啶、苯噻啶(pizotifen)、ly
‑
367,265、2
‑
烷基
‑4‑
芳基
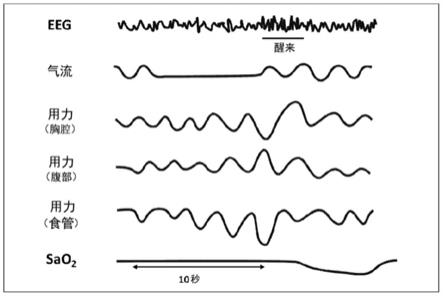
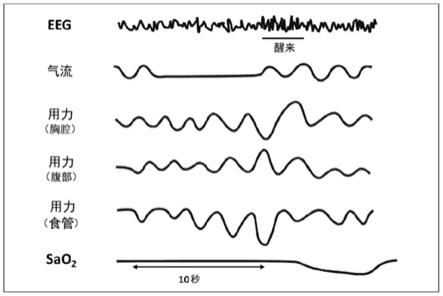
‑
四氢
‑
嘧啶并氮氟哌啶醇、氯丙嗪、羟嗪(atarax)、5
‑
meo
‑
nbpbrt或尼普拉嗪(niaprazine)。在一些实施方案中,5
‑
ht2a拮抗剂为酮色林、伊潘立酮、哌罗匹隆、利培酮或奈法唑酮。
15.在一些实施方案中,5
‑
ht2a反向激动剂或拮抗剂为匹莫范色林,优选以20
‑
40mg、优选34mg的剂量给药。
16.在一些实施方案中,非肌肉松弛催眠药或者5
‑
ht2a反向激动剂或拮抗剂处于速释制剂中。
17.在一些实施方案中,非肌肉松弛催眠药或者5
‑
ht2a反向激动剂或拮抗剂处于缓释制剂中。
18.在一些实施方案中,非肌肉松弛催眠药为唑吡坦,并且在特定的实施方案中,唑吡坦的剂量为2
‑
12.5mg。
19.在一些实施方案中,唑吡坦处于速释制剂中,例如,剂量为2
‑
10mg。
20.在一些实施方案中,唑吡坦处于缓释制剂中,例如,剂量为5
‑
12.5mg。
21.在一些实施方案中,疾病或病症为阻塞性睡眠呼吸暂停(例如,ahi≥10次事件/小时)或单纯鼾症。
22.在一些实施方案中,非完全意识状态为睡眠。
23.在一些实施方案中,nri和非肌肉松弛催眠药以单一组合物给药。
24.在一些实施方案中,nri和5
‑
ht2a反向激动剂或拮抗剂以单一组合物给药。
25.在一些实施方案中,单一组合物为口服给药形式。
26.在一些实施方案中,口服给药形式为糖浆、丸剂、片剂、锭剂或胶囊剂。
27.在一些实施方案中,单一组合物为经皮给药形式,例如贴剂。
28.本文还提供药物组合物,其包含(i)去甲肾上腺素再摄取抑制剂(nri)、(ii)非肌肉松弛催眠药和/或5
‑
ht2a反向激动剂或拮抗剂、以及(iii)药学上可接受的载体。
29.在一些实施方案中,nri为去甲肾上腺素选择性再摄取抑制剂(nsri),例如,选自由以下组成的组:氨甲达林、托莫西汀、cp
‑
39,332、达来达林、依地西汀、噁泼西汀、氯他拉明、尼索西汀、瑞波西汀、他洛普仑、他舒普仑、坦达明、和维洛沙秦。在一些实施方案中,nri为选自由以下组成的组中的去甲肾上腺素非选择性再摄取抑制剂(nnri):阿米替林、阿莫沙平、安非他酮、西拉吲哚、地西帕明、去甲文拉法辛、右哌醋甲酯、安非拉酮、多虑平、度洛西汀、丙咪嗪、左旋米那普仑、马尼法辛、马普替林、哌醋甲酯、米那普仑、奈法唑酮、去甲替林、苯二甲吗啉、苯甲吗啉、普罗替林、雷达法辛、他喷他多(nucynta)、替尼沙秦(lucelan,metatone)和文拉法辛。
30.在一些实施方案中,nri选自由托莫西汀和瑞波西汀组成的组。
31.在一些实施方案中,nri为托莫西汀,并且在特定的实施方案中,托莫西汀的剂量为20
‑
100mg。
32.在一些实施方案中,非肌肉松弛催眠药为苯二氮类催眠药,例如替马西泮、溴替唑仑、氟西泮、硝西泮或三唑仑;或者非苯二氮类催眠药,例如环吡咯酮类催眠药,优选选自由唑吡坦、佐匹克隆和右佐匹克隆组成的组;加巴喷丁;曲唑酮;苯海拉明;苏沃雷生;他司美琼;雷美替胺;阿戈美拉汀;多虑平;扎来普隆;多西拉敏;羟丁酸钠;或噻加宾。在一些实施方案中,非肌肉松弛催眠药处于速释制剂中。在一些实施方案中,非肌肉松弛催眠药处于缓释制剂中。
33.在一些实施方案中,非肌肉松弛催眠药为唑吡坦。在一些实施方案中,唑吡坦处于速释制剂中,例如,剂量为2
‑
10mg。在一些实施方案中,唑吡坦处于缓释制剂中,例如,剂量为5
‑
12.5mg。
34.在一些实施方案中,5
‑
ht2a反向激动剂为ac
‑
90179、酮色林、奈洛坦色林、依利色林、匹莫范色林或氟利色林;或者5
‑
ht2a拮抗剂为曲唑酮、米氮平、酮色林、氯氮平、奥氮平、喹硫平、利培酮、伊潘立酮、哌罗匹隆、阿塞那平、奈法唑酮、mdl
‑
100,907、赛庚啶、苯噻啶、ly
‑
367,265、2
‑
烷基
‑4‑
芳基
‑
四氢
‑
嘧啶并氮氟哌啶醇、氯丙嗪、羟嗪(atarax)、5
‑
meo
‑
nbpbrt或尼普拉嗪。在一些实施方案中,5
‑
ht2a拮抗剂为酮色林、伊潘立酮、哌罗匹隆、利培酮或奈法唑酮。
35.在一些实施方案中,5
‑
ht2a反向激动剂或拮抗剂为匹莫范色林,以20
‑
40mg或30
‑
40mg、优选34mg的剂量存在。
36.还提供本文所述的组合物,用于在受试者处于非完全意识状态时治疗患有与咽部气道塌陷相关的病况的受试者。在一些实施方案中,疾病或病症为睡眠呼吸暂停或单纯鼾症。在一些实施方案中,疾病或病症为阻塞性睡眠呼吸暂停。
37.在一些实施方案中,非完全意识状态为睡眠。
38.在一些实施方案中,nri和非肌肉松弛催眠药以单一组合物给药。
39.在一些实施方案中,单一组合物为口服给药形式。
40.在一些实施方案中,口服给药形式为丸剂、片剂、锭剂或胶囊剂。
41.本文还提供去甲肾上腺素再摄取抑制剂(nri)以及非肌肉松弛催眠药和/或5
‑
ht2a反向激动剂或拮抗剂,用于在受试者处于非完全意识状态时治疗患有与咽部气道塌陷相关的病况的受试者。
42.此外,本文提供包含(i)去甲肾上腺素再摄取抑制剂(nri)和(ii)非肌肉松弛催眠药和/或5
‑
ht2a反向激动剂或拮抗剂的试剂盒,例如,用于本文所述的方法,例如,用于在受试者处于非完全意识状态时治疗患有与咽部气道塌陷相关的病况的受试者。试剂盒可以包含例如本文所要求保护的任意单独的活性药物与药学上可接受的盐或载体的另外的药物组合物,其中所述试剂盒可以包含(a)允许潜在地分开给药的分开的或共用的瓶或包装,和(b)任选地,一套试剂盒说明书。
43.除非另有定义,否则本文使用的所有技术和科学术语具有与本发明所属领域的普通技术人员通常所理解的相同含义。本文描述了用于本发明的方法和材料;也可以使用本领域已知的其它合适的方法和材料。材料、方法和实例仅是说明性的,并且不旨在于限制。本文提及的所有出版物、专利申请、专利、序列、数据库条目和其它参考文献通过参考以其整体并入本文。在有冲突的情况下,以包括定义的本说明书为准。
44.根据以下详细的描述和附图以及权利要求,本发明的其它特征和优点将显而易见。
附图说明
45.图1.阻塞性呼吸暂停的图解说明。顶部通道(channel)显示睡眠的脑电图(eeg)图示。下一个通道表示气流。接下来的三个通道显示借助胸腔和腹部的移动以及食管压力的变化的呼吸用力(ventilatory effort),所有这些均反映了呼吸肌的收缩。最后一个通道表示血氧饱和度。
46.图2.单独的托莫西汀(ato)和单独的奥昔布宁(oxy)没有系统性地降低osa严重程度(呼吸暂停低通气指数(apnea hypopnea index),ahi)。相比之下,这些药剂在一起给药时产生强的效果。白线表示平均值,方框表示95%ci。
47.图3a
‑
图3b.托莫西汀是大部分通气改善的原因。在“被动(passive)”状况(当通气驱动力接近平静呼吸的水平(eupneic level)并且上气道扩张肌相对松弛时,3a)期间和在“主动(active)状况”(当通气驱动力接近觉醒阈值(arousal threshold)并且上气道肌肉接近睡眠期间可能的最大活动性时,3b)期间测量通气。v被动(vpassive)通常被认为是上气道的塌陷度的量度。v主动(vactive)从托莫西汀到托莫西汀
‑
奥昔布宁(ato
‑
oxy)的增加很可能是由于觉醒阈值的提高(睡眠期间允许更多时间用于肌肉募集(muscle recruitment))而不是奥昔布宁的作用。
48.图4.从安慰剂到托莫西汀(ato)、奥昔布宁(oxy)和药物组合(ato
‑
oxy)的觉醒阈值变化。*p=0.03相对于安慰剂和奥昔布宁。
49.图5a
‑
b.在睡眠期间以上气道的瞬时阻塞诱发颏舌肌的反射激活后,与nrem2(n2)睡眠相比,在慢波睡眠(sws)期间在移除阻塞性刺激后,颏舌肌的活动性保持高于基线的时间长2倍。
50.图6.托莫西汀
‑
匹莫范色林(ato
‑
pima)的组合对osa严重程度(呼吸暂停低通气指数,ahi)、觉醒指数、上气道塌陷度(在低通气驱动力下的通气,v被动)和觉醒阈值的影响。
具体实施方式
51.在人类中,咽部气道区域没有骨骼或软骨支撑,并且借助肌肉保持开放。当这些肌
肉在睡眠期间松弛时,咽部会塌陷,导致气流的中止。如图1所示,在试图克服阻塞时,呼吸用力持续并且增加,这由食管压力波动幅度的增加来显示。由于膈肌收缩压向阻塞的气道,因此胸腔和腹部的移动处于相对的方向,迫使腹壁向外扩张,并且胸壁向内凹陷。
52.增加呼吸用力导致从睡眠中醒来,这在eeg上可见(图1),并且导致气道的开放和正常呼吸的恢复。呼吸暂停期间气流的缺乏也导致缺氧,这由血氧饱和度的下降来显示(图1)。严重程度通常使用呼吸暂停低通气指数(ahi)来衡量,其为每小时睡眠中发生的呼吸暂停(呼吸中止至少十秒钟)和低通气(减少的气流和氧饱和度)的合并的平均数(combined average number)。参见,例如,ruehland等人,the new aasm criteria for scoring hypopneas:impact on the apnea hypopnea index,sleep 2009;32(2):150
–
157。
53.当使用osa的严格定义(ahi≥15次事件/小时或ahi≥5次事件/小时伴有日间嗜睡)时,则估计的患病率在男性中为约15%并且在女性中为约5%。在美国,估计有3000万人患有osa,其中约600万人被确诊。由于老龄化和增加的肥胖率,在美国osa的患病率似乎正在增加。osa与主要合并症和经济成本相关,包括:高血压、糖尿病、心血管疾病、机动车事故、工作场所事故、以及疲劳/丧失生产力。参见,例如,young等人,wmj 2009;108:246;peppard等人,am j epidemiol 2013;177:1006。
54.当前领先的治疗(engleman和wild,sleep med rev 2003;7:81
‑
99;kribbs等人,the american review of respiratory disease 1993;147:887
‑
95)是持续气道正压通气(cpap)。cpap在几乎所有患者中都是有效的,并且约85%的确诊患者被治疗,但是依从性低。患者发现cpap不舒服并且经常是无法忍受的;至少30%(高达80%)的患者经常不依从,因此未经治疗(weaver,proc am thorac soc.2008 feb 15;5(2):173
–
178)。其它具有不同成功率的治疗方式包括口腔矫治器(10%)和外科手术(5%),但这两种方式都不太可能在普通人群中有效。迄今为止,尚无药物治疗显示有效。
55.对激活睡眠中人的咽部肌肉的药物的寻找一直是令人沮丧的;已在人体中测试了例如5
‑
羟色胺再摄取抑制剂、三环类抗抑郁药和镇静剂等药剂,并且显示在降低osa严重程度方面无效。当单独服用时,例如去甲肾上腺素再摄取抑制剂等去甲肾上腺素能药物仅轻微地降低osa严重程度,并且仅适用于选定的患者。参见,例如,proia和hudgel,chest.1991 aug;100(2):416
‑
21;brownell等人,n engl j med 1982,307:1037
–
1042;sangal等人,sleep med.2008 jul;9(5):506
‑
10.epub 2007 sep 27;marshall等人,sleep.2008 jun;31(6):824
‑
31;eckert等人,clin sci(lond).2011 jun;120(12):505
‑
14;taranto
‑
montemurro等人,sleep.2017 feb 1;40(2)。
56.三环类抗抑郁药普罗替林(brownell等人,n engl j med 1982;307:1037
‑
1042;smith等人,am rev respir dis 1983;127:8
‑
139)和地西帕明(taranto
‑
montemurro等人,eur respir j 2016;48:1340
‑
135)、以及选择性去甲肾上腺素再摄取抑制剂托莫西汀(bart sangal等人,sleep med 2008;9:506
‑
510),均已在患有osa的患者中进行过测试,在降低该病症的严重程度方面取得了一定的成功。三项随机对照试验(brownell等人,1982,同上;whyte等人,sleep 1988;11:463
‑
472;hanzel等人,chest 1991;100:416
‑
421)和几项观察性研究(smith等人,同上;conway等人,thorax 1982;37:49
‑
53;clark等人,neurology 1979;29:1287
‑
1292)评估了普罗替林对osa严重程度的影响。brownell及其同事(brownell等人,1982,同上)发现,在一组患有严重osa的5名肥胖男性中,在用20mg普罗替林治疗4周
后,nrem睡眠期间的ahi没有变化。然而,患者的氧饱和度和日间嗜睡有所改善,这表明该药物对睡眠期间的呼吸产生了至少一些积极影响。在另一项双盲试验中,whyte及其同事(whyte等人,1988,同上)发现,在10名中度至重度osa患者中给予20mg普罗替林14天没有改变作为组的nrem ahi,但是响应的个体间变异大。最后,在一项对9名患者进行的开放标签、4周交叉试验中,hanzel等人(chest 1991;100:416
‑
421)证明ahi相对于基线统计学上显著地降低了42%。这些结果综合起来表明,普罗替林对仍然需要鉴定的osa患者的亚组可能会有所帮助。
57.与普罗替林类似,另一种三环药物地西帕明在安慰剂对照、双盲交叉试验中进行了为期1晚的测试。然而,在研究的14名患者中在ahi降低方面获得了不同的结果(taranto
‑
montemurro等人,2016年,同上)。尽管作为组对osa严重程度的影响不显著,但与安慰剂相比,服用地西帕明的患者表现出较少塌陷的气道。此外,事后分析将具有最少肌肉代偿(muscle compensation)的患者的亚组确定为对治疗反应最佳的表型。此外,在对正常对照进行的试验中,地西帕明增加了颏舌肌活动性并且降低了睡眠期间的上气道塌陷度。
58.bart
‑
sangal等人(2008,同上)在15名患有轻度osa的患者的前瞻性观察研究中测试了选择性去甲肾上腺素再摄取抑制剂托莫西汀。该药物没有改善ahi,但确实显著改善了日间嗜睡。如本文所示,在9名中度至重度osa患者的样本中,单独给予托莫西汀没有改善osa严重程度(taranto
‑
montemurro等人,am j respir crit care med 2019;199:1267
‑
1276)。
59.在过去十年中,动物
1,2
和人类3研究表明,中枢神经系统中的去甲肾上腺素能戒断(noradrenergic withdrawal)在确定睡眠期间的上气道扩张肌张力减退方面起主要作用。本发明人的实验室最近进行的转化工作表明,例如地西帕明等具有去甲肾上腺素能特性的药物可以增加颏舌肌活动性3,并且可以降低人类睡眠期间的上气道塌陷度4。然而,本发明人的团队和其它人已经证明,单独服用去甲肾上腺素能药物不能降低osa严重程度。普罗替林
5,6
、地西帕明4和托莫西汀7已在患有osa的患者中进行了测试,但未成功降低ahi。然而,在本发明人的实验室进行的单夜随机双盲交叉试验期间,在20名未选择的患者中,当托莫西汀与抗毒蕈碱的奥昔布宁联合给药时,与安慰剂相比,osa严重程度降低了63%8。最初,将奥昔布宁与托莫西汀联合使用的原因是为了抵消(contrast)由毒蕈碱受体介导的抑制机制,根据richard horner的组9,该机制是rem睡眠期间主要抑制颏舌肌活动性的原因。然而,并非所有动物研究均支持毒蕈碱受体的抑制作用:例如kubin等人证明在麻醉的大鼠模型中,与rem睡眠相关的颏舌肌活动性的抑制可以完全通过两种兴奋性输入:去甲肾上腺素能和血清素能的联合戒断来解释
10,11
。
60.托莫西汀和奥昔布宁的组合的第二种可能起作用的机制是奥昔布宁可以通过提高觉醒阈值和巩固睡眠来用作催眠药,从而抵消托莫西汀的促醒作用。以前的文献报道,以低剂量给予的抗毒蕈碱药具有轻微的镇静作用
12
并且诱发嗜睡
13
。此外,与该假设一致的是,最近还证明,奥昔布宁可以通过减轻夜尿症状来改善睡眠质量
14
。
61.低呼吸觉醒阈值(因上气道阻塞而容易醒来)在许多个体中会限制上气道的神经肌肉代偿,并且导致与睡眠相关的低通气和呼吸暂停的发展。阻塞性呼吸暂停/低通气期间的睡眠期间的通气量减少导致co2的积聚,这增加了通气驱动力,其可以激活咽部肌肉并且通过使上气道更硬来降低上气道阻力。然而,低呼吸觉醒阈值可以抢占这一重要的代偿机
制。因此,虽然对于觉醒阈值高的人来说,觉醒是保护他们免受睡眠期间的窒息的挽救生命的机制,但对于觉醒阈值低的患者来说,觉醒可能是不稳定的,因为过早觉醒会使重复性上气道塌陷的循环持续下去。因此,在服用例如托莫西汀等诱发低觉醒阈值的唤醒激活药物(wake
‑
activating drug)的患者中,使用具有特定特征的药物来防止觉醒可以产生更稳定的呼吸和更少的osa。
62.值得注意的是,先前的动物数据表明,给予抗毒蕈碱的阿托品可以消除由中枢神经系统的肾上腺素能兴奋剂(苯丙胺)诱发的快速、低振幅eeg活动,并且诱发nrem睡眠典型的低频、高振幅脑电波
15
。如果患者由于通气量的最小减少(即:低觉醒阈值)而醒来,则用例如托莫西汀等肾上腺素能药物激活咽部肌肉可能不足以治疗osa。强效镇静剂与例如托莫西汀等强效上气道扩张肌激活剂的同时给药可以在许多患者中导致osa的药理学消退。
63.如本文所述,虽然同时给予托莫西汀和奥昔布宁在rem睡眠和nrem睡眠两者中均降低了osa严重程度(图2),但当单独给药时,托莫西汀和奥昔布宁没有如最初假设的那样分别改善nrem和rem特异性ahi。对整夜期间的通气参数的准确分析表明,与安慰剂相比,单独的托莫西汀导致至少70%的睡眠期间的通气改善和提高的氧饱和度,而奥昔布宁对通气的影响较小,并且没有提高氧水平(图3a
‑
图3b)。
64.托莫西汀负责降低觉醒阈值(更容易醒来),这很可能是因为其肾上腺素能特性。然而,当托莫西汀与奥昔布宁一起给药时,联用的觉醒阈值的降低是非统计学上显著的7%(p>0.7,图4)。这些数据表明,奥昔布宁在联用中最重要的作用是减弱托莫西汀的警觉作用(alerting effect)。
65.该意外发现表明奥昔布宁可以被对觉醒阈值有更强大的影响的非肌肉松弛催眠药代替,所述非肌肉松弛催眠药为例如z药物(即唑吡坦、佐匹克隆)或者增强睡眠深度和慢波睡眠的药剂(即加巴喷丁、噻加宾)。carberry等人最近在21名患有和不患有osa的受试者中测试了唑吡坦和其它常用催眠药(佐匹克隆、替马西泮)对颏舌肌活动性和觉醒阈值的影响。在测试的催眠药中,与安慰剂相比,唑吡坦使觉醒阈值提高了~30%,并且出乎意料地,还使中位颏舌肌反应性提高了3倍(p=0.03)
16
。
66.如本文所述,例如噻加宾或加巴喷丁等增加睡眠深度(特别是慢波睡眠(sws))的药物可以帮助解决osa。本发明人对14名osa受试者给予了抗癫痫药物噻加宾,这些患者的睡眠期间的ahi或氧饱和度没有恶化
17
。eeg显示慢波活动增加了16%,表明该药物轻微地增加了睡眠深度。慢波睡眠(sws)的药理学增加可能是提高觉醒阈值以治疗osa的理想机制,特别是因为sws似乎是针对osa的“保护状态”。ratnavadivel等人发现82%的患有中度至重度osa的患者在sws中达到ahi<15次事件/小时
18
。改善的原因很可能与sws期间导致osa的非解剖学因素的变化(例如降低的觉醒性)有关,从而实现上气道扩张肌的更高激活。此外,本发明人最近证明,在睡眠期间以上气道的瞬时阻塞诱发颏舌肌的反射激活后,与nrem2睡眠相比,在sws期间,移除阻塞性刺激后(也称为后发放(after
‑
discharge),参见图5),颏舌肌的活动性保持高于基线的时间长2倍。这些数据表明,在osa的sws期间,上气道扩张肌的神经记忆形式已经存在,并且有助于使咽部变硬并且选择性地稳定呼吸
19
。因此,如本文所述,引起sws的20%
‑
60%增加的药物例如加巴喷丁是与托莫西汀联合治疗osa的理想候选药物
20,21
。
67.脑干中的血清素神经元对于产生对高碳酸血症的皮质和呼吸运动应答是至关重
要的。血清素神经元缺陷小鼠具有受损的高碳酸血性通气响应(hypercapnic ventilatory response,hcvr)
26
,并且缺乏响应于co2从睡眠中觉醒的能力
27
。buchanan能够用5
‑
ht2a受体刺激来恢复这些小鼠的eeg觉醒,这表明该特定的亚受体负责激活中枢神经系统以响应化学感应(呼吸)刺激。该观点得到了人类数据的支持;heinzer等人
28
证明,在睡前对8名osa患者给予100mg曲唑酮(5
‑
ht2a拮抗剂)提高了觉醒阈值以响应于高碳酸血症,从而允许在没有觉醒的情况下耐受更高的co2水平。eckert等人
29
证明,与安慰剂相比,曲唑酮可以将7名具有低觉醒阈值的患者的觉醒阈值提高30%,但它不会影响ahi。相比之下,smales等人
30
证明,100mg曲唑酮使15名未选择的osa患者的ahi降低26%。
68.之前在osa患者中测试了其它催眠药和镇静剂(唑吡坦、佐匹克隆、右佐匹克隆、替马西泮、噻加宾),以提高觉醒阈值。这些镇静剂不是靶向5
‑
ht2a受体,而是通过激活gaba受体和通过降低中枢神经系统的一般兴奋性起作用,并且还可以与托莫西汀和其它去甲肾上腺素能药剂联合使用以降低osa严重程度。
69.在包括21名患有和不患有osa的个体的生理学试验中,与安慰剂相比,10mg唑吡坦使觉醒阈值提高了25%,并且出乎意料地,还使颏舌肌对咽部负压的响应增加
33
。在其它z药物中,在osa患者中研究了右佐匹克隆和佐匹克隆,以测量它们对觉醒阈值的影响。eckert等人
34
在包括17名osa患者的1晚交叉试验中证明,右佐匹克隆使觉醒阈值提高~30%。尽管组数据没有显示总体ahi的显著降低,但在基线处具有低觉醒阈值的患者(8/17)的ahi降低了43%。carter等人
35
证明,与安慰剂相比,给予7.5mg佐匹克隆1晚(n=12)使觉醒阈值提高20%,但没有显著改变ahi。来自同一组的后续平行臂试验(测试佐匹克隆(n=14)相对于安慰剂(n=16))显示在治疗30天后两组之间的ahi无显著降低(相对于基线
‑
25%,且相对于安慰剂
‑
15%)
36
。在carberry及其同事
33
进行的四臂试验中,在21名健康个体和osa患者的组中,7.5mg佐匹克隆相对于安慰剂,显著提高了觉醒阈值(但没有改变ahi)。
70.治疗的方法
71.本文所述的方法包括用于治疗与睡眠期间的咽部气道肌肉塌陷相关的病症的方法。在一些实施方案中,病症为阻塞性睡眠呼吸暂停(osa)(定义为ahi≥10次事件/小时)或单纯鼾症。通常,该方法包括将治疗有效量的本领域已知的和/或本文所述的(i)去甲肾上腺素再摄取抑制剂和(ii)非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂给药至需要此类治疗或已确定需要此类治疗的受试者。
72.如在本文中所使用的,“治疗”是指减轻与咽部气道塌陷相关的病症的至少一种症状。通常,睡眠期间的咽部气道塌陷导致打鼾和/或呼吸中断(呼吸暂停或低通气)、从睡眠中醒来和减少的氧合作用(低氧血症);因此,治疗可以导致打鼾、呼吸暂停/低通气、睡眠片段化和低氧血症中的一种或多种的减少。
73.出乎意料的是,用于在受试者处于非完全意识状态时治疗患有例如osa等与咽部气道塌陷相关的病况的受试者的、治疗有效量的去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂的给予将导致降低的ahi。在一些实施方案中,用于在受试者处于非完全意识状态时治疗患有例如osa等与咽部气道塌陷相关的病况的受试者的、治疗有效量的去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂的给予将导致ahi降低50%以上。在一些实施方案中,用于在受试者处于非完全意识状态时治疗患有例如osa等与咽部气道塌陷相关的病况的受试者的、治
疗有效量的去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂的给予将导致ahi降低75%以上。在其它进一步的实施方案中,用于在受试者处于非完全意识状态时治疗患有例如osa等与咽部气道塌陷相关的病况的受试者的、治疗有效量的去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂的给予将导致增加的通气量。在又一实施方案中,用于在受试者处于非完全意识状态时治疗患有例如osa等与咽部气道塌陷相关的病况的受试者的、治疗有效量的去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂的给予将导致增加的血氧水平。在又一实施方案中,用于在受试者处于非完全意识状态时治疗患有例如osa等与咽部气道塌陷相关的病况的受试者的、治疗有效量的去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂的给予将导致改善的总睡眠时间、降低的ahi、增加的氧合作用、较少的睡眠片段化、增加的总睡眠时间和/或改善的主观睡眠质量。
74.有效量的去甲肾上腺素再摄取抑制剂和非肌肉松弛催眠药剂可以一次或多次、以一种或多种用途或剂量同时或分开给药。当同时给药时,可以将去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂配制为包含去甲肾上腺素再摄取抑制剂和非肌肉松弛催眠药剂两者的单一剂型,例如胶囊剂、片剂或溶液剂,或者配制为分开的剂型,例如一种含有去甲肾上腺素再摄取抑制剂的胶囊剂、片剂或溶液剂,以及另一种含有非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂的胶囊剂、片剂或溶液剂。去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂中的每一种可以以每天一次或多次至每周一次或多次,包括隔天一次,同时或分开给药。在一些实施方案中,去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂每天给药。在一些实施方案中,在受试者希望或打算入睡之前少于60、45、30、20或15分钟给药。技术人员将理解,某些因素会影响有效地治疗受试者所需的剂量和时间,包括但不限于疾病或病症的严重程度、先前的治疗、受试者的总体健康状况和/或年龄、以及其它存在的疾病。此外,用治疗有效量的本文所述的治疗性化合物治疗受试者可以包括单一治疗或一系列治疗。
75.治疗性化合物(即,单一组合物或分开的组合物中的nri以及非肌肉松弛催眠药和/或5
‑
ht2a反向激动剂或拮抗剂)的剂量、毒性和治疗功效可以通过如下来确定:例如,用于确定ld50(对50%的群体致死的剂量)和ed50(在50%的群体中治疗有效的剂量)的细胞培养或实验动物中的标准药学方法。毒性效果和治疗效果之间的剂量比为治疗指数,并且其可以表示为比ld50/ed50。
76.从细胞培养试验和动物研究中获得的数据可以用于制定一系列用于人类的剂量。此类化合物的剂量优选在包括ed50而几乎没有或者没有毒性的循环浓度的范围内。剂量可以取决于所采用的剂型和所利用的给药途径在该范围内变化。治疗有效剂量可以最初由细胞培养试验来估计。可以在动物模型中制定剂量以达到包括在细胞培养中确定的ic50(即,达到症状的半数最大抑制的试验化合物的浓度)的循环血浆浓度范围。此类信息可用于更准确地确定在人类中有用的剂量。血浆中的水平可以例如通过高效液相色谱法来测量。
77.在一些实施方案中,该方法包括给予剂量为20
‑
100mg的托莫西汀(或其剂量当量的另一种nri)和剂量为2
‑
12.5mg的唑吡坦,例如缓释唑吡坦(或其剂量当量的另一种非肌
肉松弛催眠药)。在一些实施方案中,该方法包括给予80mg托莫西汀/12.5mg唑吡坦;75mg托莫西汀/10mg唑吡坦;75mg托莫西汀/8mg唑吡坦;50mg托莫西汀/6mg唑吡坦;或者25mg托莫西汀/4mg唑吡坦。在其它实施方案中,该方法包括在一小时睡眠时间内给予剂量为20
‑
100mg的托莫西汀(或其剂量当量的另一种nri)和剂量为2
‑
12mg的唑吡坦(或其剂量当量的另一种非肌肉松弛催眠药)。在一些实施方案中,该方法包括在睡眠时间前15
‑
10分钟给予80mg托莫西汀/12mg唑吡坦;75mg托莫西汀/10mg唑吡坦;75mg托莫西汀/8mg唑吡坦;50mg托莫西汀/6mg唑吡坦;或者25mg托莫西汀/4mg唑吡坦。
78.在进一步的实施方案中,该方法包括以6.5:1的重量比给予托莫西汀/唑吡坦。在其它实施方案中,该方法包括在睡眠时间前15
‑
10分钟以6.5:1的重量比给予托莫西汀/唑吡坦。
79.在一些实施方案中,使用加巴喷丁,例如600mg加巴喷丁代替唑吡坦。在一些实施方案中,除了唑吡坦之外还使用匹莫范色林,例如20
‑
40mg、例如34mg匹莫范色林;或者使用匹莫范色林,例如20
‑
40mg、例如34mg匹莫范色林代替唑吡坦。
80.药物组合物和给药的方法
81.本文所述的方法包括使用含有去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂作为活性成分的药物组合物。去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂可以以单一组合物或分开的组合物给药。在一些实施方案中,该方法包括给予去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂,并且没有其它活性成分,即,去甲肾上腺素再摄取抑制剂以及非肌肉松弛催眠药剂和/或5
‑
ht2a反向激动剂或拮抗剂是仅有的活性药剂。
82.示例性去甲肾上腺素再摄取抑制剂(nri)包括:选择性nri,例如,氨甲达林(uk
‑
3540
‑
1)、托莫西汀(strattera)、cp
‑
39,332、达来达林(uk
‑
3557
‑
15)、依地西汀(ly
‑
2216684)、噁泼西汀、氯他拉明(lm
‑
1404)、尼索西汀(ly
‑
94,939)、瑞波西汀(edronax,vestra)、他洛普仑(lu 3
‑
010)、他舒普仑(lu 5
‑
005)、坦达明(ay
‑
23,946)、维洛沙秦(vivalan);和非选择性nri,例如,阿米替林、阿莫沙平、安非他酮、西拉吲哚、地西帕明、去甲文拉法辛、右哌醋甲酯、安非拉酮、多虑平、度洛西汀、丙咪嗪、左旋米那普仑、马尼法辛(gw
‑
320,659)、马普替林、哌醋甲酯、米那普仑、奈法唑酮、去甲替林、苯二甲吗啉、苯甲吗啉、普罗替林、雷达法辛(gw
‑
353,162)、他喷他多(nucynta)、替尼沙秦(lucelan,metatone)和文拉法辛。
83.非肌肉松弛催眠药的合适但非限制性实例包括苯二氮类催眠药,例如替马西泮、溴替唑仑、氟西泮、硝西泮或三唑仑;或者非苯二氮类催眠药,例如环吡咯酮类催眠药,优选选自由唑吡坦、佐匹克隆和右佐匹克隆组成的组;加巴喷丁;曲唑酮;苯海拉明;苏沃雷生;他司美琼;雷美替胺;阿戈美拉汀;多虑平;扎来普隆;多西拉敏;羟丁酸钠;或噻加宾。
84.示例性5
‑
ht2a反向激动剂包括ac
‑
90179(weiner等人,the journal of pharmacology and experimental therapeutics.299(1):268
–
76)、酮色林、奈洛坦色林、依利色林、匹莫范色林和氟利色林;拮抗剂包括曲唑酮、米氮平、酮色林、氯氮平、奥氮平、喹硫平、利培酮、伊潘立酮、哌罗匹隆、阿塞那平、奈法唑酮、mdl
‑
100,907、赛庚啶、苯噻啶、ly
‑
367,265、2
‑
烷基
‑4‑
芳基
‑
四氢
‑
嘧啶并氮氟哌啶醇、氯丙嗪、羟嗪(atarax)、5
‑
meo
‑
nbpbrt和尼普拉嗪。在一些实施方案中,5
‑
ht2a拮抗剂为酮色林、伊潘立酮、哌罗匹隆、利培酮或奈法唑酮。
85.在一些实施方案中,去甲肾上腺素再摄取抑制剂为托莫西汀。在一些实施方案中,非肌肉松弛催眠药为唑吡坦。在一些实施方案中,5
‑
ht2a反向激动剂为匹莫范色林。
86.药物组合物通常包括药学上可接受的载体。如本文所使用的,术语“药学上可接受的载体”包括与药物给药相容的盐水、溶剂、分散介质、包衣、抗细菌剂和抗真菌剂、等渗剂和吸收延迟剂等。也可以将补充的活性化合物引入组合物中,然而该组合物不包含抗毒蕈碱药剂(例如,如wo2018/200775中所述)。
87.通常将药物组合物配制为与它们预期的给药途径相容。给药途径的实例包括全身性口服给药或经皮给药。
88.配制合适的药物组合物的方法是本领域已知的,参见,例如,remington:the science and practice of pharmacy,第21版,2005;和系列drugs and the pharmaceutical sciences:a series of textbooks and monographs(dekker,ny)中的书籍。例如,口服组合物通常包含惰性稀释剂或可食用载体。为了口服治疗性给药的目的,可以将活性化合物与赋形剂结合并且以丸剂、片剂、锭剂或胶囊剂(例如明胶胶囊剂)的形式使用。口服组合物也可以使用流体载体制备。可以包含药学上相容的粘合剂和/或佐剂材料作为组合物的一部分。片剂、丸剂、胶囊剂和锭剂等可以包含任意的以下成分、或类似性质的化合物:粘合剂,例如微晶纤维素、黄蓍胶或明胶;赋形剂,例如淀粉或乳糖;崩解剂,例如藻酸、primogel或玉米淀粉;润滑剂,例如硬脂酸镁或sterotes;助流剂,例如胶态二氧化硅;甜味剂,例如蔗糖或糖精;或者调味剂,例如薄荷、水杨酸甲酯或橙味调味剂。
89.如本文所述的一种或两种化合物(即,去甲肾上腺素再摄取抑制剂和非肌肉松弛催眠药中的一种或两种)的全身性给药也可以通过经皮方式,例如使用贴剂、凝胶剂、洗剂或薄的膜剂来施用至皮肤。对于经皮给药,可以在制剂中使用适合于表皮屏障的渗透的渗透剂。此类渗透剂通常是本领域已知的。例如,对于经皮给药,可以将活性化合物配制成本领域通常已知的软膏剂、药膏、凝胶剂或乳膏剂。凝胶剂和/或洗剂可以以单独的小袋提供,或者通过每天应用的定量泵(metered
‑
dose pump)提供;参见,例如,cohn等人,ther adv urol.2016apr;8(2):83
–
90。
90.在一个实施方案中,将治疗性化合物与将保护治疗性化合物免于从人体快速消除的载体一起制备,例如包括植入物和微囊化递送系统的控释制剂。可以使用可生物降解的、生物相容性聚合物,例如乙烯乙酸乙烯酯、聚酸酐、聚乙醇酸、胶原蛋白、聚原酸酯和聚乳酸。此类制剂可以使用标准技术来制备,或者从例如alza corporation和nova pharmaceuticals,inc.商购获得。脂质体悬浮液也可以用作药学上可接受的载体。这些可以根据本领域技术人员已知的方法,例如,如美国专利no.4,522,811中所述来制备。
91.药物组合物可以与本文所述方法中的给药或使用说明一起包括在容器、包装或分配器中。
92.实施例
93.在以下实施例中进一步描述本发明,所述实施例不限制权利要求中所述的本发明的范围。
94.实施例1.
95.在初步研究中,9名配备有连接至口鼻面罩以测量通气量的呼吸速率计(pneumotachograph)和用于估计觉醒阈值的食管导管的患者对如下4种情况中的每一种进行睡眠研究:安慰剂、单独的托莫西汀、单独的奥昔布宁和托莫西汀
‑
奥昔布宁(ato
‑
oxy)。尽管同时给予托莫西汀和奥昔布宁降低了rem睡眠和nrem睡眠两者中的osa严重程度(图2),但当单独给药时,托莫西汀和奥昔布宁没有如最初假设的那样分别改善nrem和rem特异性ahi。对整夜期间的通气参数的准确分析表明,与安慰剂相比,单独的托莫西汀导致至少70%的睡眠期间的通气改善和改善的氧饱和度,而奥昔布宁对通气的影响较小(图3a
‑
3b),并且没有改善氧水平。遗憾的是,托莫西汀相对于安慰剂,导致觉醒阈值降低了18%(p=0.03)(更容易醒来),这很可能是因为其肾上腺素能特性。然而,当托莫西汀与奥昔布宁一起给药时,联用的觉醒阈值的降低是非统计学上显著的7%(p>0.7,图4)。这些数据表明,奥昔布宁在联用中的最重要的作用是减弱托莫西汀的警觉作用。
96.此外,在睡眠期间以上气道的瞬时阻塞诱发颏舌肌的反射激活后,与nrem2睡眠相比,在慢波睡眠(sws)期间,移除阻塞性刺激后(也称为后发放,参见图5a
‑
b和参考文献19),颏舌肌的活动性保持高于基线的时间长2倍。这些数据表明,在osa的sws期间,上气道扩张肌的神经记忆形式已经存在,并且有助于使咽部变硬并且选择性地稳定呼吸
19
。
97.实施例2.初步研究(pilot study)
98.受试者
99.在双盲、安慰剂对照、交叉试验中研究了具有宽范围的呼吸暂停严重程度(10至>60/小时)的osa受试者。招募经治疗的osa患者,因为本发明人不想延迟治疗以进行这些实验。这些个体在其它方面是健康的(除了控制良好的高血压、糖尿病或高脂血症),没有活动性(active)医疗问题,并且没有服用会影响呼吸或肌肉控制的药物。受试者年龄为21
‑
70岁。在仰卧nrem睡眠期间,男性和女性的呼吸暂停
‑
低通气指数(ahi)均>10次事件/小时。
100.仪器
101.受试者配备有标准多导睡眠图(psg)记录传感器。使用粘贴至头皮、面部、下巴和胸部上的电极(eeg、eog、ekg、下巴emg)来测量睡眠阶段和觉醒。粘贴式(paste
‑
on)emg电极放置在胫骨前肌上以检测腿部运动。呼吸用力带(respiratory effort belt)放置在胸部和腹部周围以测量呼吸运动。用放置在指尖上的脉搏血氧探头(pulse oximetry probe)连续地测量氧饱和度。使用位于胸骨上切迹上方的小麦克风检测打鼾。用粘贴至胸带(thoracic belt)的传感器记录身体位置。这些装置中的每一个都是用于诊断psg的标准装置,并且不会让人感到不舒服。为了测量气流,将标准cpap面罩放在嘴和鼻子上方,并且用带子保持固定。面罩允许使用校准的红外co2分析仪(二氧化碳分析仪/血氧仪监测器)监测呼吸(通过可以一体化的呼吸速率计获得吸气流量,以得到潮气量)和呼出的二氧化碳水平(pco2)。
102.方案
103.本发明人测试了研究治疗对osa严重程度的影响,以随机顺序对osa患者给药:
104.1)托莫西汀80mg 唑吡坦10mg;
105.2)托莫西汀80mg 苯海拉明50mg;
106.3)托莫西汀80mg 曲唑酮100mg;
107.4)托莫西汀80mg 加巴喷丁300mg;或者
108.5)安慰剂。
109.在基线多导睡眠图之后,每隔约一周以随机顺序进行在治疗的第3天的实验室内过夜睡眠研究。在熄灯前15分钟给予两片安慰剂或药物组合。记录至少5分钟的安静清醒状态以量化受试者的清醒通气量。在夜晚尽可能多地从nrem和rem睡眠中记录数据。要求患者在夜间至少50%的时间以仰卧位睡眠。
110.数据分析
111.由对治疗分配不知情的注册多导睡眠图技术专家(rpsgt)使用标准美国睡眠医学会指南(american academy of sleep medicine guidelines)
22
对呼吸暂停、低通气、觉醒和睡眠阶段进行评分。将低通气定义为流量相对于基线减少≥30%,持续至少10秒,并且与从睡眠中觉醒或氧合血红蛋白去饱和≥3%相关。使用本发明人的实验室开发和测试的算法从多导睡眠图自动地计算安慰剂和药物夜间的表型特征(phenotypic trait)(v被动、v主动、觉醒阈值、环路增益(loop gain))
23,24
。
112.该试验的主要结果是ahi的变化,并且使用单因素方差分析在臂之间进行比较,然后进行事后分析以将各治疗臂与安慰剂进行比较,其中p<0.025被认为是统计学上显著的,以便校正多重比较。每个个体需要四项研究(基线 3个试验夜)。
113.假设结果
114.在nrem和rem睡眠两者中对于如下方面评价测试的药物组合:osa严重程度(ahi)的有意义的降低、氧水平(sao2)的增加以及塌陷度(v被动和v主动)的降低。解释该结果以确定是否可以通过系统性给予的药物的组合来改善睡眠的人的睡眠呼吸暂停严重程度和睡眠质量。基线夜晚(baseline night)期间的表型特征的分析提供了关于哪组患者可能对药物具有最佳响应的信息,对安慰剂和药物夜间的表型分析将告知这些组合的作用机制。
115.实施例3.可选的催眠药剂
116.为了确定是否可以使用其它非肌肉松弛催眠药剂代替唑吡坦或加巴喷丁,在具有轻度至中度上气道塌陷的受试者(在正常用力的情况下睡眠期间的通气量高于在安慰剂情况下的平静呼吸通气量的50%)中进行将佐匹克隆、右佐匹克隆、曲唑酮或苯海拉明与80mg托莫西汀组合使用的进一步试验。在nrem和rem睡眠两者中评价对osa严重程度(ahi)、氧水平(sao2)和气道塌陷度(v被动和v主动)的影响。
117.实施例4.用于治疗osa的托莫西汀和匹莫范色林的组合
118.本发明人将最近批准的选择性5
‑
ht2a反向激动剂匹莫范色林34mg与托莫西汀80mg联合用药,以阻断响应于co2的eeg觉醒,并且测量该组合在5名患者中对osa严重程度、觉醒阈值和塌陷度的影响。选择这些剂量是因为根据处方信息,这些剂量分别是患有帕金森病的患者中用于注意力缺陷障碍和妄想
‑
幻觉的常用有效剂量。患者还配备有口鼻面罩,并且4/5的患者配备有食管导管和颏舌肌肌内电极。托莫西汀加匹莫范色林使ahi从中值[四分位距]31[34]次事件/小时显著地降低至16[15]次事件/小时(中值变化:70[15]%),使上气道塌陷度(v被动
1d
)改善了63[28]%平静呼吸(p=0.07),使觉醒阈值提高了32[20]%(图6),并且使颏舌肌活动性提高了110[244]%。对觉醒阈值的影响是值得注意的,因为匹莫范色林与托莫西汀一起给药,托莫西汀是一种促醒药物,如上所述,在先前的试验中在osa患者中,与安慰剂相比,托莫西汀使觉醒阈值降低了~18%。这意味着匹莫范色林
using polysomnography in patients with obstructive sleep apnea.american journal of respiratory and critical care medicine.2018;197:1187
‑
1197
[0143]
24.sands sa,terrill pi,edwards ba,taranto montemurro l,azarbarzin a,marques m,de melo cm,loring sh,butler jp,white dp,wellman a.quantifying the arousal threshold using polysomnography in obstructive sleep apnea.sleep.2018;41
[0144]
25.brownell lg,west p,sweatman p,et al.protriptyline in obstructive sleep apnea:a double
‑
blind trial.n engl j med 1982;307:1037
‑
1042
[0145]
26 hodges mr,tattersall gj,harris mb,et al.defects in breathing and thermoregulation in mice with near
‑
complete absence of central serotonin neurons.j neurosci 2008;28:2495
‑
2505
[0146]
27 buchanan gf,smith hr,macaskill a,et al.5
‑
ht2a receptor activation is necessary for co2
‑
induced arousal.j neurophysiol 2015;114:233
‑
243
[0147]
28 heinzer rc,white dp,jordan as,et al.trazodone increases arousal threshold in obstructive sleep apnoea.eur respir j 2008;31:1308
‑
1312
[0148]
29 eckert dj,malhotra a,wellman a,et al.trazodone increases the arousal threshold in obstructive sleep apnea patients with a low arousal threshold.sleep 2014;37:811
‑
819
[0149]
30 smales et,edwards ba,deyoung pn,et al.trazodone effects on obstructive sleep apnea and non
‑
rem arousal threshold.ann am thorac soc 2015;12:758
‑
764
[0150]
31 taranto
‑
montemurro l,messineo l,wellman a.targeting endotypic traits with medications for the pharmacological treatment of obstructive sleep apnea.a review of the current literature.j clin med 2019;8
[0151]
32 carberry jc,grunstein rr,eckert dj.the effects of zolpidem in obstructive sleep apnea
‑
an open
‑
label pilot study.j sleep res 2019:e12853
[0152]
33 carberry jc,fisher lp,grunstein rr,et al.role of common hypnotics on the phenotypic causes of obstructive sleep apnoea:paradoxical effects of zolpidem.eur respir j 2017;50
[0153]
34 eckert dj,owens rl,kehlmann gb,et al.eszopiclone increases the respiratory arousal threshold and lowers the apnoea/hypopnoea index in obstructive sleep apnoea patients with a low arousal threshold.clin sci(lond)2011;120:505
‑
514
[0154]
35 carter sg,berger ms,carberry jc,et al.zopiclone increases the arousal threshold without impairing genioglossus activity in obstructive sleep apnea.sleep 2016;39:757
‑
766
[0155]
36 carter sg,carberry jc,cho g,et al.effect of 1 month of zopiclone on obstructive sleep apnoea severity and symptoms:a randomised controlled trial.eur respir j 2018;52
[0156]
37 carter s,carberry j,grunstein r,et al.high dose zopiclone does not change osa severity,the respiratory arousal threshold,genioglossus muscle responsiveness or next
‑
day sleepiness and alertness in selected people with osa.presented in the form of abstract at world sleep 2019,vancouver,canada.2019
[0157]
其它实施方案
[0158]
应当理解,尽管已经结合本发明的详细描述来描述了本发明,但是前述描述旨在说明而不限制本发明的范围,本发明的范围由所附权利要求的范围限定。其它方面、优点和修改在所附权利要求的范围内。
再多了解一些
本文用于企业家、创业者技术爱好者查询,结果仅供参考。