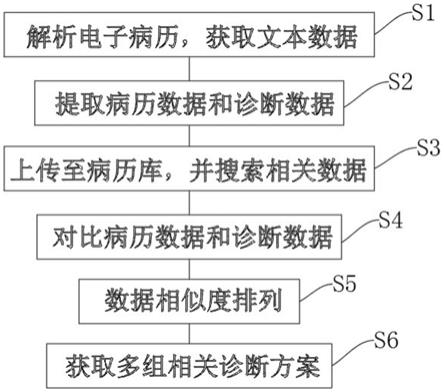
1.本公开涉及医疗器械,更具体地,涉及用于动脉瘤治疗的递送系统。
背景技术:
2.动脉瘤可以是复杂且难以治疗的。例如,当动脉瘤位于关键组织附近时,治疗通路可能受到限制或不可用。由于颅内血管周围的脑组织相应的有限治疗通路,此类因素与颅内动脉瘤有关。
3.现有解决方案包括血管内治疗通路,其中动脉瘤囊的内部体积被移除或排除在动脉血压和血流之外。在这方面,因为动脉瘤的内壁可能继续受到血液流动和相关的压力,所以动脉瘤破裂仍然是可能的。
4.血管内或其他外科方法的替代方案可包括阻塞装置。此类装置通常具有并入的多个栓塞线圈,这些线圈使用微导管递送系统将其递送到脉管系统。例如,当治疗颅内动脉瘤时,通常首先通过髋部或腹股沟区的股动脉将具有栓塞线圈的递送导管插入非颅脉管系统。然后,将导管引导至脑壳内的感兴趣位置。然后,动脉瘤的囊可以填充有栓塞材料以形成血栓块,该血栓块保护动脉壁不受血流和相关压力的影响。然而,此类闭塞装置确实具有某些缺点,包括由于其中递送的血栓块,它们能够填塞的体积在一定程度上是不变的。
5.一种特定类型的闭塞方法致力于递送和治疗动脉瘤的入口或“颈部”而不是动脉瘤的体积。在此类“颈部”方法中,通过使横跨颈部的血流量最小化,可实现动脉瘤中的静脉停滞。继而,血栓块可以自然形成,而不必递送栓塞材料,如前所述。这比由栓塞材料形成的块更加优选,因为天然块可以通过减少动脉壁可能的扩张来改善愈合,并且允许沿着动脉瘤的颈部平面重新整合到原始载瘤血管形状中。应当理解,颈部平面是一个假想的表面,其中载瘤壁的最内层将是动脉瘤所在的位置。然而,颈部闭塞方法并非没有缺点。通常,颈部闭塞方法不能阻止流入血管,同时也阻塞载瘤血管中的动脉瘤颈部。如果血管的开口被堵塞,这可能无意中导致严重损害。此外,栓塞线圈并不总是有效地治疗动脉瘤,因为动脉瘤的再通和/或线圈压实可随时间推移而发生。
6.因此期望具有这样的装置,其能轻松、准确且安全地闭塞载瘤血管中的动脉瘤颈或其他动静脉畸形,同时不会阻塞流入与载瘤血管连通的穿支血管的血流。
技术实现要素:
7.本发明的目的是提供满足上述需求的系统、植入物和方法。一般来讲,本发明的目的是提供一种用于治疗动脉瘤的血管内闭塞装置,该装置具有膨胀以形成外部闭塞囊的第一径向可膨胀编织段和膨胀以形成内部闭塞囊的第二径向可膨胀编织段。该第一径向可膨胀编织段和该第二径向可膨胀编织段各自包括多个线段。该第二径向可膨胀段的大部分线段具有比所述第一径向可膨胀段中的大部分线段大的编织线直径。当该闭塞装置在动脉瘤内处于展开构型时,该第一径向可膨胀段的这些线段的较大编织线直径允许该内部闭塞囊抵靠该外部闭塞囊和该动脉瘤的壁施加径向向外的力,从而使该外部闭塞囊的移动最小
化。
8.用于治疗动脉瘤的示例性闭塞装置可包括第一径向可膨胀编织段和第二径向可膨胀编织段。该第一径向可膨胀编织段可被构造成在该动脉瘤中形成外部闭塞囊,并且可包括第一多个线段。该第一多个线段中的大部分线段可具有第一编织线直径。该第二径向可膨胀编织段可被构造成在该动脉瘤中形成内部闭塞囊,并且可包括第二多个线段。该第二多个线段中的大部分线段可具有大于该第一编织线直径的第二编织线直径。
9.该第一编织线直径可介于大约20微米和大约25微米之间。
10.该第二编织线直径可介于大约25微米和大约76微米之间。
11.该第一多个线段可包括比该第一多个线段更多数量的线段。
12.在该展开构型中,该内部闭塞囊可抵靠该动脉瘤的壁和该外部闭塞囊提供径向向外的力。
13.该外部闭塞囊可具有第一开口远侧端部,并且该内部闭塞囊可具有第二开口远侧端部。
14.该第二开口远侧端部可包括多个成环端部。
15.该第一可膨胀编织段和该第二可膨胀编织段可在近侧端部处朝近侧联接在一起。
16.在该展开构型中,该第一可膨胀编织段可径向膨胀至基本上圆柱形的第一预定形状,并且该第二可膨胀编织段可径向膨胀至基本上球形的第二预定形状。
17.该第一多个线段可具有第一平均编织线直径。该第一平均编织线直径可为该第一多个线段中的每个线段的该第一编织线直径的总和除以该第一多个线段的线段总数。
18.该第二多个线段可具有第二平均编织线直径。该第二平均编织线直径可为该第二多个线段中的每个线段的该第二编织线直径的总和除以该第二多个线段的线段总数。
19.该第二平均编织线直径可大于该第一平均编织线直径。
20.该第一平均编织线直径可介于20微米和大约25微米之间。该第二平均编织线直径可介于大约25微米和大约76微米之间。
21.另一种用于治疗动脉瘤的示例性闭塞装置可包括第一编织物和第二编织物。该第一编织物可被构造成在动脉瘤中形成外部闭塞囊并且包括第一多个线段。该第一多个线段中的大部分线段可具有第一横截面积。该第二编织物可被构造成在动脉瘤中形成内部闭塞囊并且包括第二多个线段。该第二多个线段中的大部分线段可具有大于该第一横截面积的第二横截面积。
22.该第一横截面积可介于大约3.2
×
10
‑
4平方毫米和大约5.1
×
10
‑
4平方毫米之间。该第二横截面积可介于大约5.1
×
10
‑
4平方毫米和大约4.6
×
10
‑
3平方毫米之间。
23.一种治疗动脉瘤的示例性方法可包括以非特定顺序呈现的以下步骤中的一者或多者,并且该方法可包括本文未包括的附加步骤。该方法可包括:通过脉管系统将包括第一多个线段的第一径向可膨胀编织物和包括第二多个线段的第二径向可膨胀编织物递送到该动脉瘤。该第一径向可膨胀编织物和该第二径向可膨胀编织物可在近侧端部处形成联接在一起的双层编织物。
24.该方法可包括:将该双层编织物朝远侧推入该动脉瘤中,由此该第二径向可膨胀编织物膨胀以形成内部闭塞囊。
25.该方法可包括:进一步朝远侧推动该双层编织物,从而使该第一径向可膨胀编织
物膨胀以形成围绕该内部闭塞囊的外部闭塞囊。
26.该方法可包括:将该第二径向可膨胀编织物定位成与该动脉瘤的壁和该外部闭塞囊连通,使得该第二径向可膨胀编织物可抵靠该动脉瘤的该壁和该外部闭塞囊施加力。该力可使该第一径向可膨胀编织物的移动最小化。
27.该方法可包括:当横跨该动脉瘤的该颈部形成该外部闭塞囊并在该外部闭塞囊内形成该内部闭塞囊时,使横跨该颈部进入该动脉瘤的流动偏转、转向或减慢。
28.该第一多个线段中的大部分线段可具有第一编织线直径,该第一编织线直径小于第二多个线段中的大部分线段的第二编织线直径。
29.该第一多个线段可具有第一平均编织线直径,并且该第二多个线段可具有第二平均编织线直径。该第一平均编织线直径可小于该第二平均编织线直径。
30.该第一多个线段中的每个线段可具有第一横截面积,并且该第二多个线段中的每个线段可具有第二横截面积。该第一横截面直径可小于该第二横截面直径。
31.该方法可包括:在抵靠该动脉瘤的该壁和该动脉瘤的该颈部推动该外部闭塞囊时,使该第二径向可膨胀编织物在该外部闭塞囊内膨胀。
附图说明
32.将参考下面的描述并结合附图进一步讨论本发明的上述方面和另外的方面,在这些附图中,类似的编号指示各种图中类似的结构元件和特征部。附图未必按比例绘制,相反,将重点放在示出本发明的原理。附图仅以举例方式而非限制方式描绘了本发明装置的一种或多种具体实施。
33.图1a示出了根据本发明的各方面的处于塌缩构型的示例性闭塞装置;
34.图1b示出了根据本发明的各方面的示例性微导管内处于塌缩构型的示例性闭塞装置;
35.图2示出了根据本发明的各方面的示例性闭塞装置,其中闭塞装置正被部署;
36.图3为根据本发明的各方面的示例性递送系统的示意性侧视图,其中闭塞装置处于展开构型;
37.图4a示出了根据本发明的各方面的具有第一编织线直径的第一多个线;
38.图4b示出了根据本发明的各方面的具有第一横截面积的第一多个线;
39.图5a示出了根据本发明的各方面的具有第二编织线直径的第二多个线;
40.图5b示出了根据本发明的各方面的具有第二横截面积的第二多个线;
41.图6a示出了根据本发明的各方面的在被构造成塌缩构型之前的示例性双层编织物;
42.图6b示出了根据本发明的各方面的处于塌缩构型的图6a的示例性双层编织物;
43.图7a至图7d为根据本发明的各方面的示出将图6a和图6b的闭塞装置部署到动脉瘤中的步骤的一系列透视示意性侧视图,其中闭塞装置被示出为从塌缩构型移动到展开构型;
44.图8a示出了根据本发明的各方面的被构造成塌缩构型的附加示例性双层编织物;
45.图8b为根据本发明的各方面的图8a的附加示例性双层编织物的横截面;
46.图8c示出了根据本发明的各方面的处于展开构型的图8a的附加示例性双层编织
物;
47.图9a至图9d为根据本发明的各方面的示出将图8a至图8c的示例性闭塞装置部署到动脉瘤中的步骤的一系列图示,其中闭塞装置被示出为从塌缩构型移动到展开构型;
48.图10a为根据本发明的各方面的示出与示例性闭塞装置一起使用的示例性递送系统的透视示意图;
49.图10b为根据本发明的各方面的图10a的透视示意图,但其中具有递送系统和闭塞装置的部分横截面;
50.图11a为根据本发明的各方面的图10a至图10b的透视示意图,其中部署有递送系统和闭塞装置的部分横截面;
51.图11b为根据本发明的各方面的图10a至图10b的透视示意图,其中部署有与闭塞装置分离的示例性递送系统;
52.图12a至图12d示出了根据本发明的各方面的双层编织物的示例;并且
53.图13为根据本发明的各方面的闭塞动脉瘤的方法的流程图。
具体实施方式
54.提供了用于治疗动脉瘤的双层编织物。该编织物可包括具有第一多个线段的第一径向可膨胀段,该第一多个线段具有第一编织线直径。该编织物还可包括具有第二多个线段的第二径向可膨胀段,该第二多个线段具有第二编织线直径,该第二编织线直径大于该第一编织线直径。该第一段可径向膨胀以形成横跨动脉瘤的颈部密封的外部闭塞囊。该第二段可在该外部闭塞囊内径向膨胀以形成内部闭塞囊。可形成内部闭塞囊的该第二多个线段的较大编织线直径可对该外部闭塞囊和动脉瘤的壁施加力。该力可使该外部闭塞囊从该动脉瘤的该颈部的移动最小化。
55.尽管本文详细解释了所公开技术的示例实施方案,但是应当理解可以设想其他实施方案。因此,并不意图将所公开技术的范围限制在以下描述中阐述的或附图中所示的部件的构造和布置的细节。所公开技术能够具有其他实施方案并且能够以各种方式实践或实施。
56.还应该注意的是,除非上下文清楚地指明,否则本说明书和所附权利要求中所用的单数形式“一个/一种”和“所述/该”包括复数指代物。所谓“包含”或“含有”或“包括”是指至少命名的化合物、元素、颗粒或方法步骤存在于组合物或制品或方法中,但不排除存在其他化合物、材料、颗粒、方法步骤,即使其他此类化合物、材料、颗粒、方法步骤具有与命名的那些相同的功能。
57.在描述示例实施方案时,为了清楚起见,将采用术语。旨在使每个术语设想其本领域技术人员理解的最广泛的含义,并且包括以类似方式操作以实现类似目的的所有技术等同物。还应当理解,提到方法的一个或多个步骤不排除存在附加的方法步骤或在那些明确标识的步骤之间的中间方法步骤。在不脱离所公开技术的范围的情况下,可以与本文所述的顺序不同的顺序执行方法的步骤。类似地,还应当理解,提到装置或系统中的一个或多个部件不排除存在附加的部件或在那些明确标识的部件之间的中间部件。
58.如本文所讨论的,脉管系统可以是任何“受试者”或“患者”(包括任何人或动物)的脉管系统。应当理解,动物可以是各种任何适用的类型,包括但不限于哺乳动物、兽医动物、
家畜动物或宠物类动物等。例如,动物可以是专门选择具有与人类相似的某些特征的实验动物(例如,大鼠、狗、猪、猴等)。应当理解,受试者可以是例如任何适用的人类患者。
59.如本文所讨论的,“操作者”可包括医生、外科医生或者与将编织体递送到受试者的脉管系统相关联的任何其他个体或递送仪器。
60.如本文所讨论的,针对任何数值或范围的术语“约”或“大约”指示允许零件或部件的集合实现其如本文所述的预期目的的合适的尺寸公差。更具体地,“约”或“大约”可是指列举值的值
±
20%的范围,例如“约90%”可是指71%至99%的值范围。
61.已知脑血管动脉瘤使用栓塞线圈进行治疗,所述栓塞线圈通过微导管递送至动脉瘤囊并原位分离。应当理解,“填塞密度”是由线圈块占据的动脉瘤囊的体积。在先前的线圈方法中,已使用多个线圈(例如,五个线圈)来填塞动脉瘤,并且填塞密度通常可在20%
‑
25%之间。本文所公开的装置通过能够操作以密封动脉瘤颈并将动脉瘤填塞至较高的填塞密度同时避免填塞期间动脉瘤破裂的风险而改进现有方法。
62.在先前的基于栓塞的方法中,填塞动脉瘤需要将线圈放入动脉瘤囊中,直到动脉瘤获得所需的填塞密度以闭塞动脉瘤。然而,在没有破裂风险的情况下获得这样的密度困难且不安全,并且动脉瘤形态(例如,宽颈、分叉等)等使得操作者一旦在现场递送和安装就难以(如果不是不可能的话)重新定位线圈。此外,用多个线圈治疗的动脉瘤通常由于卷曲不良、缺乏横跨动脉瘤颈部的覆盖、流动或甚至动脉瘤大小而重新分析或压缩。
63.相关地,横跨动脉瘤颈部署的血流导向装置可改变血液进入动脉瘤的流动。示例性血流导向装置可以是具有相对较低孔隙率的编织装置。随着时间的推移,动脉瘤可通过以高成功率密封动脉瘤颈来治愈。然而,血流导向技术并非没有限制。挑战包括由于血管形态、血管扭曲或编织错位而在血管内放置装置。此外,接受血流导向装置的患者必须长时间使用抗凝药物以防止血管血栓形成。血管内装置还旨在切断动脉瘤中的循环,同时最小化血管中的金属量并显著减少或消除对凝血药物的需要。这些类型的装置也可更易于在病变部位跟踪和/或部署。
64.本文所公开的闭塞装置1解决了先前方法的这些和其他缺点。转到图1a,本公开的示例性闭塞装置1被示出为在与微导管20一起布置之前处于塌缩构型。图1b示出了图1a的闭塞装置1,该闭塞装置在微导管20内以塌缩构型布置。如图所示,装置1可包括由多个自膨胀段12、13形成的双层编织物10,该多个自膨胀段可由多个线段32、33形成。在展开构型中,双层编织物10可包括与外部闭塞囊22相关联的第一径向可膨胀编织段12和与内部闭塞囊23相关联的第二径向可膨胀编织段13。第一径向可膨胀编织段12和第二径向可膨胀段13可在近侧端部16处联接在一起。
65.如图1b、图2和图3所示,递送管30能够可滑动地设置在微导管20内。微导管20可预先放置在动脉瘤a的颈部104的水平处并用于跟踪装置1到动脉瘤a。可考虑动脉瘤a的尺寸、形状和方向性或微导管20可穿过其到达治疗部位的特征来选择微导管20的尺寸。微导管20可在任何地方具有80厘米至170厘米的总可用长度。微导管20可在任何地方具有0.015英寸和0.032英寸之间的内径。外径的尺寸也可变化并且可在其近侧端部26或远侧端部24处变窄。在其近侧端部26处,微导管20可附接到外科装置,并且在其远侧端部24处可操作以定位在动脉瘤a的颈部104处。而如图所示的微导管20的远侧端部24包含编织物10,远侧端部24可在形状上变化并且可以一定角度弯曲。
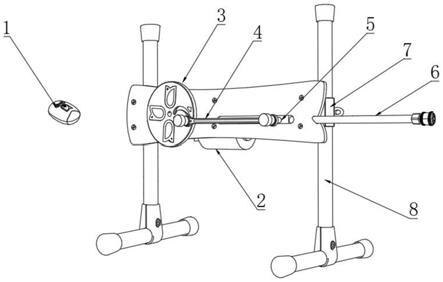
66.递送管30可以是基本细长的,并且可从微导管20的近侧端部26延伸到远侧端部24。递送管30可大体沿微导管20的内腔延伸,并且可在其外表面和微导管20的内表面之间留有空间。继而,递送管30和微导管30可轴向对齐。递送管30可使用微导管20将编织物10递送到感兴趣位置(例如,病变部位)。在某些示例中,微导管20可预先放置在动脉瘤a的颈部104的水平处并且用于例如通过跟踪标记带44来跟踪装置1到病灶。递送管30可在锁定部分54处与编织物10机械连接。如下文更具体地所示,锁定部分54可包括或者可以是推动器环。编织物10可通过可滑动附接、永久性附接(例如,卷曲、激光、超声焊接或其他热源、粘合剂等)或其他附接方法附接到锁定部分54。当递送管30在锁定部分54处机械附接到编织物10时,朝向动脉瘤a朝远侧平移、滑动或以其他方式移动管30可使编织物10开始从微导管20内的塌缩构型移动到段12和13位于微导管20外部的展开构型。
67.图2和3示出了处于展开构型的示例性闭塞装置1。在展开构型下,编织物10中的一些或全部在微导管20的远侧,使得段12、13可径向膨胀。编织物10是特别有利的,因为它能够塌缩在微导管20内,同时还能够在展开构型下形成多个闭塞囊22、23。在编织物10朝远侧平移时,段13可开始径向膨胀以形成内部闭塞囊23。在编织物10进一步朝远侧平移时,段12可开始在内部闭塞囊23的外部径向膨胀并形成外部闭塞囊22。如图2和图3所示,在展开构型中,第一径向可膨胀段12和第二径向可膨胀段13仍可通过近侧端部16处的锁定部分54连接到递送管30。
68.在展开构型中,第一径向可膨胀段12的第一远侧端部14可为开口的,使得第二径向可膨胀段13可在外部闭塞囊22内内部膨胀。第二径向可膨胀段13的第二远侧端部18也可为开放的。在一个示例中,在展开构型中,第二段13的远侧端部18可具有比第一段12的远侧端部14小的直径,因为内部闭塞囊23可进一步朝远侧推入动脉瘤a的圆顶中。
69.第一径向可膨胀段12可包括第一多个线段32,并且第二径向可膨胀段13可包括第二多个线段33。线段可由具有用于射线不透性的交织铂丝的镍钛诺或具有10%至40%铂的拉伸填充管(dft)镍钛诺制成。线段可由镍钛合金、钴铬合金、不锈钢、钽和/或其他合金和/或任何其他合适的生物相容材料或这些材料的组合制成。而且,这些材料可随着时间的推移被患者吸收或不可被患者吸收。第一多个线段32和第二多个线段33可形成编织物10的一个或多个网。编织物10的网可被构造成使得在编织物10朝远侧平移并且第一开口远侧端部14从微导管20内离开时,段12可径向膨胀以形成外部闭塞囊22。外部闭塞囊22可形成为远侧端部14远离微导管20的远侧端部24滑动。
70.转到图3,如图2所示的编织物10的放大示意性侧视图以特写展开构型示出,但未递送到动脉瘤a。如图所示,每个段13可具有与其相应内部闭塞囊23相关联的大致球形段,而段12可具有关于标记带44的部分和/或与该标记带连通的部分,该标记带可以是镜像椭圆体。虽然图2和图3示出了当编织物10处于展开构型时外部闭塞囊22和内部闭塞囊23可具有的形状的两个不同示例,但可设想的是,外部闭塞囊22和内部闭塞囊23可具有多种形状,包括球形、鞍形、圆柱形、管状、椭圆形或任何其他形状。
71.图4a至5b示出了第一多个线段32和第二多个线段33的不同直径和横截面积。第一多个线段32内的每个线段可具有第一编织线直径42,并且第二多个线33内的每个线段可具有第二编织线直径43。第一多个线段32中的大部分线段的第一编织线直径42可小于第二多个线段33中的大部分线段的第二编织线直径43。在一个示例中,第一多个线段32中的每个
线段可具有比第二多个线段33中的每个线段小的编织线直径。此外,第一多个线段32可具有平均第一编织线直径。平均第一编织线直径可为第一多个线段32中的每个线段的第一编织线直径42的总和除以第一多个线段32中的线段总数。相似地,第二多个线段33可具有平均第二编织线直径。平均第二编织线直径可为第二多个线段33中的每个线段的第二编织线直径43的总和除以第二多个线段33中的线段总数。平均第一编织线直径可小于平均第二编织线直径。
72.在一个示例中,第一多个线段32中的大部分线段的第一编织线直径42可介于大约20微米和大约35微米之间。第二多个线段33中的大部分线段的第二直径43可介于大约25微米和大约76微米之间。
73.第一多个线段32可包括比第二多个线段33更多数量的线段。在一个示例中,第一多个线段32可包括介于大约40个和大约100个之间的线段,并且第二多个线段33可包括介于大约10个和大约40个之间的线段。
74.图4b和图5b示出了第一多个线段32和第二多个线段33中的线段的横截面视图。在图4b和图5b中,线段被示出为具有圆形横截面积;然而,可设想的是,线段可具有多种形状的横截面,包括但不限于立方体、椭圆体、三角形、扁平形等。第一多个线段32的横截面积72可小于第二多个线段33的横截面积73。在一个示例中,第一多个线段32的横截面积72可介于大约3.2
×
10
‑
4平方毫米和大约5.1
×
10
‑
4平方毫米之间。第二多个线段33的横截面积73可介于大约5.1
×
10
‑
4平方毫米和大约4.6
×
10
‑
3平方毫米之间。
75.图6a示出了在编织物10被构造成塌缩构型之前的示例性双层编织物10。双层编织物10可包括第一径向可膨胀编织段12和第二径向可膨胀编织段13。第一径向可膨胀段12可包括具有第一编织线直径42的第一多个线段32。第二径向可膨胀段13可包括具有第二编织线直径43的第二多个线段33,该第二编织线直径大于第一段12中的线段的第一编织线直径42。
76.在一个示例中,双层编织物10可由两个单独且不同的网形成,其中第一网包括第一径向可膨胀段12,该第一径向可膨胀段包括具有第一编织线直径42的线段,并且第二网包括第二径向可膨胀段13,该第二径向可膨胀段包括具有第二编织线直径43的线段,第二编织线直径大于第一编织线直径。另选地,双层编织物10可由具有第一区域和第二区域的单个网形成。第一区域可对应于第一径向可膨胀段12,并且第二区域可对应于第二径向可膨胀段13。第一区域可包括具有第一编织线直径42的线段,并且第二区域可包括具有第二编织线直径43的线段,第二编织线直径43大于第一编织线直径42。
77.图6b示出了处于收缩构型的双层编织物10。近侧端部16可设置在标记带44和锁定部分54上或它们附近。第一开口远侧端部14可插入穿过标记带44,直到近侧端部16在锁定部分54处设置在标记带4上或其附近。然后,锁定部分54可连接到近侧端部16和/或折叠在该近侧端部之上。编织物的近侧端部16可通过超声焊接、机械附接或粘合剂操作性地连接到锁定部分54。
78.图7a至图7d为示出将闭塞装置1推入动脉瘤a中从而允许段12、13径向膨胀并分别形成外部闭塞囊22和内部闭塞囊23的一系列图示。具体地,图7a至图7d示出了在编织物10被推入动脉瘤a中时递送系统包括递送管30和微导管20和双层编织物10的放大的示意性侧视图。在图7a的布置之前,编织物10可与处于塌缩构型的递送管30和/或微导管20组装在一
起,如本文所公开。在这方面,递送系统和编织物10可包装为便携式套件或系统。微导管20、递送管30和/或编织物10之间的组装可在被引入脉管之前进行。与编织物10一起使用的递送系统可选择性地定位在病变部位处,并且递送管30可开始朝动脉瘤a朝远侧平移编织物10。当编织物10最初朝动脉瘤a平移时,段12可为动脉瘤a内部的大致球形形状,而段13继而保持大部分塌缩并储存在微导管20内。然而,段13在微导管20远侧上、端13的近侧端部18上或其周围的部分可开始径向膨胀。递送管30可包括能够操作以在部署之前牢固地将编织物10紧固就位的一个或多个紧固件54。
79.在图7b中,递送管30可使编织物10朝远侧滑动深入动脉瘤a中。标记带44可朝远侧平移靠近并且塞入动脉瘤a的颈部104中。应当理解,编织物10的外表面可由具有用于射线不透性的交织铂丝的镍钛诺制成。递送管30可由操作者等通过海波管从其近侧端部36(未示出)驱动。微导管20可保持相对静止或固定,而可看到递送管30朝向并穿过动脉瘤a的颈部104朝远侧平移编织物10。进一步将编织物10平移到动脉瘤a中,如图7b所示,可使段13的内部闭塞囊23继续形成在外部闭塞囊22的内部。
80.图7c示出了递送管30可使编织物10朝远侧滑动深入动脉瘤a中,从而允许第一段12和第二段13继续径向膨胀以分别形成外部闭塞囊22和内部闭塞囊23。在某些实施方案中,图7a和图7a之间的段12的加宽可使第一开口远侧端部14朝近侧滑回微导管20的端部24,而段13继续径向膨胀。例如,在段12的第一开口远侧端部14在图7a和图7a之间膨胀至更大直径时,远侧端部14也可从端部18朝近侧拉动而向外膨胀,而第二开口远侧端部18可保持在动脉瘤a的圆顶上或其附近。
81.还可看到在图7a至图7c之间移动,编织物10的近侧端部16、锁定部分54和递送管30之间的结合部可在塌缩构型下从微导管20内移动到动脉瘤a内而完全处于展开构型。一旦编织物10包括段12和13选择性地定位和布置到期望状态(例如,编织物10已朝远侧平移以使段12、13膨胀以分别形成外部囊和内部囊),就可看到段12的外部闭塞囊22抵靠动脉瘤a的颈部104密封以偏转、转向或缓慢流动到动脉瘤a中。构成第二段13的第二多个线段33中的大部分线段的较大第二编织线直径43允许内部闭塞囊23抵靠动脉瘤的壁102和外部闭塞囊22施加力。该施加的力可有利地防止外部闭塞囊23从动脉瘤a的颈部104移动或滑动。
82.在图7d中,当编织物10处于其完全展开构型并且适当地定位在动脉瘤a内时,编织物10可与递送管30分离。植入的双层编织物10可保留在动脉瘤a中并且有效地偏转、转向或减慢流动到动脉瘤a中。然而,如果段12的外部闭塞囊22或段13的内部闭塞囊23中的任一者未精确定位或需要在没有破裂风险的情况下在动脉瘤a内重置或调整以进行安全闭塞,则编织物10可通过在仍然附接到编织物10的同时朝近侧抽出递送管30而回缩到微导管20中。
83.图8a示出了处于塌缩构型的附加示例性双层编织物10。双层编织物10可包括第一可膨胀段12和第二可膨胀段13。双层编织物10可由两个单独且不同的网形成,其中第一网包括第一径向可膨胀段12,该第一径向可膨胀段包括具有第一编织线直径42的线段,并且第二网包括第二径向可膨胀段13,该第二径向可膨胀段包括具有第二编织线直径43的线段,第二编织线直径大于第一编织线直径。另选地,双层编织物10可由具有第一区域和第二区域的单个网形成。第一区域可对应于第一径向可膨胀段12,并且第二区域可对应于第二径向可膨胀段13。第一区域可包括具有第一编织线直径42的线段,并且第二区域可包括具有第二编织线直径43的线段,第二编织线直径43大于第一编织线直径42。
84.第一可膨胀段可具有开口的第一远侧端部14,并且第二可膨胀段可具有开口的第二远侧端部18。第一可膨胀段12和第二可膨胀段13可在近侧端部16处附连在一起。在一个示例中,第一可膨胀段12和第二可膨胀段13可在近侧端部16处卷曲、夹紧、超声焊接或以其他方式附连在一起。第一可膨胀段12和第二可膨胀段13可在近侧端部16处附连到标记带。近侧端部16可设置在标记带44和锁定部分54上或它们附近。编织物10可附接到锁定部分54。当递送管30在锁定部分54处机械附接到编织物10时,朝向动脉瘤a朝远侧平移、滑动或以其他方式移动管30可使编织物10开始从微导管20内的塌缩构型移动到段12和13位于微导管20外部的展开构型。
85.图8b示出了处于塌缩构型的双层编织物10的横截面视图。第一可膨胀段12可具有外径92,并且第二可膨胀段13可具有内径93。当双层编织物10被构造成塌缩构型时,第一可膨胀段12的第一多个线段32可彼此重叠并形成两层线段。相似地,第二可膨胀段13的第二多个线段33可彼此重叠并形成两层线段。第一多个线段32的线段可具有第一编织线直径42,该第一编织线直径小于第二多个线段33中线段的第二编织线直径43。第二可膨胀段13可具有比第一可膨胀段12少的线段。以举例的方式,第一多个线段32可包括大约72个线段,并且每个线段可具有大约0.20毫米(0.0008英寸)的第一编织线直径42。第二多个线段33可包括大约16个线段,并且每个线段可具有大约0.05毫米(0.002英寸)的第二编织线直径。在该构型中,双层编织物10可包括总共88个线段,并且平均编织线直径可为大约0.02毫米(0.001英寸)。通过具有较少的线段,第二可膨胀段13可在第一可膨胀段12塌缩到外径92时塌缩以配合在第一可膨胀段12内。第二可膨胀段13所具有的内径93可小于第一可膨胀段12的外径92。以举例的方式,第一段12的外径92可为大约0.35毫米(0.014英寸),并且第二段13的内径93可为大约0.08毫米(0.003英寸),从而允许第二段13以塌缩构型设置在第一段12内。
86.与单层编织物相比,双层编织物10的这种构型可提供优点。在塌缩构型中,单层编织物可限定由两层线段围绕的中空管。如图8b所示,在双层编织物10的塌缩构型中,第一可膨胀段12可形成两个线段外层,并且第二可膨胀段13可形成设置在由第一可膨胀段12形成的中空管内的两个线段内层,其中第一段12的线段所具有的第一直径43小于第二可膨胀段13的线段的第二直径43。包括与双层编织物10相同量的线段和相同平均编织线直径的单层编织物将必然具有更大的外径。以举例的方式,具有八十八(88)个线段且平均编织线直径为大约0.02毫米(0.001英寸)的单层编织物将具有大约0.43毫米(0.017英寸)的外径。因此,为了接收单层编织物,内径为至少0.43毫米的微导管将是必要的。相比之下,如本文所讨论,具有相同量的线段和相同平均编织线直径的双层编织物10将具有大约0.35毫米的外径92。因此,具有更小内径的微导管20可接收双层编织物10,这与接收单层编织物所需的微导管形成对比。具有相对较小内径的微导管20可便于通过脉管系统的曲折路径跟踪闭塞装置1。
87.图8c示出了处于展开构型的图8a的双层编织物10。在展开构型中,第一可膨胀段12可径向膨胀以形成外部闭塞囊22。第二可膨胀段13可径向膨胀以形成设置在外部闭塞囊22内的内部闭塞囊23。在展开构型中,外部闭塞囊22和内部闭塞囊23可在近侧端部16处保持附连在一起。近侧端部16可保持设置在标记带44和锁定部分54上或它们附近。在展开构型中,第二多个线段33的较大第二编织线直径43可允许内部闭塞囊23抵靠外部闭塞囊22和
动脉瘤a的壁102施加力。所施加的力可防止被定位成横跨动脉瘤a的颈部104密封的外部闭塞囊23滑动、滑移或以其他方式远离动脉瘤a的颈部104移动。外部闭塞囊23可包括比内部闭塞囊22更多数量的线段。虽然外部闭塞囊22的第一多个线段32中的大部分线段可具有比内部囊23的第二多个线段33中的大部分线段小的第一编织线直径42,但增加数量的外部囊23的线段可为双层编织物10提供足够的覆盖和稳定性。
88.图9a至9d示出了如图8a和图8b所示的双层编织物10的示例,其被部署并递送到血管bv内的动脉瘤a,如本文先前所讨论。图9a示出了编织物10最初在动脉瘤内推进。微导管20的远侧端部24可选择性地定位在动脉瘤a的颈部104处。第二径向可膨胀段13可在动脉瘤a内朝远侧推进。第一径向可膨胀段12可在动脉瘤a内朝远侧推进,使得段12可围绕段13。
89.图9b示出了编织物10在动脉瘤内进一步朝远侧推进。在编织物10朝远侧推入动脉瘤a中时,第一可膨胀段12和第二可膨胀段13可继续径向膨胀。
90.图9c示出了第一可膨胀段12可开始径向膨胀以形成外部闭塞囊22。在外部闭塞囊22内,第二可膨胀段13可开始径向膨胀以形成内部闭塞囊23。外部闭塞囊22可定位在动脉瘤a的颈部104内以开始抵靠颈部104形成密封。
91.图9d示出了处于完全展开构型的编织物10。在展开构型中,可形成外部闭塞囊22和内部闭塞囊23。如图9c和图9d所示,内部闭塞囊23可延伸超过外部闭塞囊22。在该构型中,第二开口远侧端部18可进一步定位到动脉瘤a的圆顶中。当编织物10部署在动脉瘤a内时,外部闭塞囊22和内部闭塞囊23可分别具有第一预定形状82和第二预定形状83。第一预定形状82和第二预定形状83可由其中植入编织物10的动脉瘤a的解剖结构限定。外部闭塞囊22可径向膨胀以形成基本上圆柱形的第一预定形状82。圆柱形的第一预定形状82可有效地密封动脉瘤a的颈部104,并且因此偏转、转向或缓慢流动到动脉瘤a。内部闭塞囊23可径向膨胀以形成基本上球形的第二预定形状83。形成内部闭塞囊23的第二多个线段33的较大第二编织线直径43可对外部闭塞囊23和动脉瘤a的壁102施加相当大的力。该力可使外部闭塞囊22远离动脉瘤a的颈部104的移动最小化。
92.虽然本文所公开的示例性双层编织物10示出了两个闭塞囊,但可设想的是,任何数量的内部闭塞囊可定位在段12的内部,并且一个或多个附加的内部闭塞囊可在编织物10朝远侧平移到动脉瘤a中时形成。附加的内部闭塞囊可由能够形成内部闭塞囊的一个或多个附加段形成。
93.图10a至图11b总体上示出了递送管30和编织物10之间的示例性附接和递送,用于在动脉瘤a中部署和分离编织物10。图10a至图11b仅为递送管30和编织物10可在递送管30的远侧端部34处附接的一种方式,并且根据需要或要求可设想任何数量的附接手段。如图所示的递送管30可具有从近侧端部36延伸到远侧递送端部34的腔。图10a示出了与锁定构件52接合的编织物10和锁入锁定部分54中的环线58。可穿过锁定部分54放置环线58的开口60。锁定部分54优选地采用小直径细长细丝的形式,然而,例如线或管状结构等其他形式也可以是合适的。虽然锁定部分54优选地由镍钛诺形成,但例如不锈钢、ptfe、尼龙、陶瓷或玻璃纤维及复合物等其他金属和材料也可以是合适的。锁定构件52优选地采用小直径细长细丝的形式,然而,例如线或管状结构等其他形式也可以是合适的。虽然锁定构件52优选地由镍钛诺形成,但例如不锈钢、ptfe、尼龙、陶瓷或玻璃纤维及复合物等其他金属和材料也可以是合适的。当锁定构件52穿过开口60时,编织物10现在是固定的。应当理解,递送管30可
包括设置在递送管34的远侧端部和递送管36的近侧端部之间的可压缩部分38。
94.可压缩部分38可允许递送管30弯曲和/或挠曲。这种柔韧性可帮助通过微导管20跟踪编织物10和通过脉管系统的曲折路径。可压缩部分38可形成有干涉螺旋切口,该干涉螺旋切口可允许有间隙以允许弯曲,但是在一个示例中,不用作螺旋切割弹簧。可压缩部分38可在伸长状态和压缩状态之间轴向调节。然而,允许轴向调节的任何其他布置(例如,缠绕线或螺旋带)也可适合与根据本公开的分离系统一起使用。除非另有限制,否则可压缩部分38在静止时可处于伸长状态并且从压缩状态自动地或弹性地返回到伸长状态。本文更详细地描述了可压缩部分38的功能。
95.如图10a所示,预先施加力f以将递送管30置于压缩状态。图10b示出了朝近侧拉动锁定构件52以开始编织物10的释放序列。图11a示出了锁定构件52离开开口60并被拉出环线58的瞬间。环线58的远侧端部62脱离/返回其预成形形状并离开锁定部分54。可以看出,现在没有任何东西将编织物10保持到递送管30。图11b示出了释放序列的结束。在此,递送管30的可压缩部分38已经膨胀/恢复到其原始形状并且向前“弹出”。由递送管30的远侧端部34向编织物10施加弹力e以将其“推动”离开,以确保清洁分离并将编织物10递送到动脉瘤a。应当理解,图10a至图11b中所述的递送方案仅是递送编织物10的示例性方法。
96.图12a至图12d示出了双层编织物10的示例性原型。图12a至图12d示出了一些不同的编织角度、编织图案、网孔等。在图12c和图12d中,第二径向可膨胀段13的第一开口远侧端部18可包括成环端部70。在一个示例中,第二开口远侧端部14还可包括成环端部70。成环端部70可特别有利于确保编织物10在与动脉瘤a接触时是无创伤的。
97.图13为列出用于闭塞动脉瘤的方法1300的步骤的流程图。在步骤1305中,可通过动脉瘤的脉管系统递送包括第一多个线段的第一径向可膨胀编织物和包括第二多个线段的第二径向可膨胀编织物。该第一径向可膨胀编织物和该第二径向可膨胀编织物可在近侧端部处形成联接在一起的双层编织物。第一多个线段中的大部分线段可具有第一编织线直径,该第一编织线直径小于第二多个线段中的大部分线段的第二编织线直径。第一多个线段可具有第一平均编织线直径,并且第二多个线段可具有第二平均编织线直径,第一平均编织线直径小于第二平均编织线直径。第一多个线段中的每个线段可具有第一横截面积,并且第二多个线段中的每个线段可具有第二横截面积,第一横截面积小于第二横截面积。根据本文的教导内容,编织物可以是如本文所示和所述的双层编织物、其变型或其替代形式中的任一者,如普通技术人员所了解和理解的。
98.在步骤1310中,可将双层编织物朝远侧推入动脉瘤中,由此第二径向可膨胀编织物膨胀以形成内部闭塞囊。
99.在步骤1315中,可将双层编织物进一步朝远侧推入动脉瘤中,从而使第一径向可膨胀编织物膨胀以形成围绕内部闭塞囊的外部闭塞囊。
100.在步骤1320中,可将第一径向可膨胀编织物定位成与动脉瘤的颈部连通。
101.在步骤1325中,可将第二径向可膨胀编织物定位成与动脉瘤的壁和外部闭塞囊连通,使得第二径向可膨胀编织物可抵靠动脉瘤的壁和外部闭塞囊施加力。该力可使该第一径向可膨胀编织物的移动最小化。当第二径向可膨胀编织物在外部闭塞囊内膨胀时,可抵靠动脉瘤的壁和动脉瘤的颈部推动外部闭塞囊。
102.在步骤1330中,当横跨动脉瘤的颈部形成外部闭塞囊并且在外部闭塞囊内形成内
部闭塞囊时,可使横跨颈部进入动脉瘤中的流动偏转、转向或减慢。
103.应当理解,编织物10的变型可包括各种材料,诸如不锈钢、生物可吸收材料和聚合物。编织物10,包括任何特定部分,诸如任何断裂、不同孔隙率的不同区域和闭塞囊,可以热定形成各种构型,诸如球形、椭圆形、鞍形等,以便使初始外部囊和/或内部囊成形以更好地匹配动脉瘤形态。此外,编织物10可被热成形以包括薄弱点,以有利于闭塞囊的径向膨胀。此外,形成囊的编织物10的间隙可以变化,或者可沿其长度选择性地设计尺寸或形状,这取决于随着递送管30朝远侧移动而使编织物10径向膨胀多少。
104.具体的构型、材料的选择以及各种元件的尺寸和形状可以根据需要根据所公开技术的原理构造的系统或方法的特定的设计规格或约束而变化。这些改变旨在包含在所公开技术的范围内。因此,本发明所公开的实施方案在所有方面都被认为是例示性的而非限制性的。因此,从前述内容显而易见的是,虽然已经示出和描述了本公开的特定形式,但是在不脱离本发明的精神和范围的情况下,可以进行各种修改,并且在其等同物的含义和范围内的所有改变都旨在包含在其中。
再多了解一些
本文用于企业家、创业者技术爱好者查询,结果仅供参考。